Организм человека состоит из различных систем органов, имеющих особые цели и функции. Сбой в работе одного из значимых органов может привести к дисфункциям соседних. Поджелудочная железа, признаки болезни которой имеют специфическую симптоматику, является одним из важнейших органов пищеварительного отдела. Кроме того, она незаменима для нормальной работы эндокринной системы. Наличие патологий поджелудочной железы способствует развитию опасных болезней. Поэтому диагностировать и лечить недуг, связанный с этим органом следует своевременно.
Панкреатит
Воспаление поджелудочной железы называется панкреатитом. Патология диагностируется у различных слоев населения: как у взрослых, так и у детей. Классифицируется на два вида:
- острый;
- хронический.
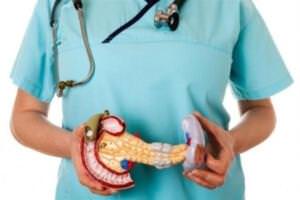
Поджелудочная железа выглядит как продолговатое овальное тело, располагающееся позади желудка – ближе к позвоночнику. Ее части условно поделены на три отдела – головку, основное тело, хвостовую (каудальную) часть.
Для удобства визуализации и описания результатов микроскопических исследований все клетки железы можно разделить на две части:
- Эндокринная. К ней относятся клетки, отвечающие за выработку инсулина и других важных гормонов. Эндокринные клетки составляют около 5% всего объема поджелудочной железы, собраны в особые скопления – островки Лангерганса, которые расположены диффузно среди основной массы клеток.
- Экзокринная. В этих клетках происходит выработка панкреатического сока. Жидкость содержит ферменты, необходимые для расщепления белков, жиров и углеводов на более простые соединения. Многие ферменты продуцируются в неактивном состоянии, а активируются только спустя время – при попадании в двенадцатиперстную кишку. Таким образом поджелудочная железа защищена от переваривания собственным соком. При нарушении эвакуации секрета поджелудочной железы (например, при закупорке общего желчного протока камнем) или при преждевременной активации пищеварительных ферментов наступает острый панкреатит, который проявляется от наступления процесса самопереваривания железы.
Следствием острого панкреатита может стать возникновение инсулинозависимого сахарного диабета.
Основных факторов, провоцирующих начало заболевания органа, достаточно:
- Около двух третей от всех диагностированных заболеваний обнаруживается у людей, злоупотребляющих спиртными напитками, в основном – у мужчин. В равных долях подвержены патологии люди разных возрастных категорий – от молодого до глубокой старости.
- Около 25% от всех выявленных случаев острого панкреатита прослеживалось у женской части населения, страдающей желчнокаменной болезнью.
- Небольшое количество диагнозов (не более 5%) поставлено людям, перенесшим операции на органах пищеварительной системы.
Также проявляется болезнь вследствие травм, врожденных аномалий, инфекционных и паразитарных заболеваний.
Панкреатит в большинстве случаев диагностируется у женщины. В той же степени подвержены патологии люди старше 35 лет.
Симптомы появления панкреатита
У острой формы панкреатита существует 4 стадии развития. Каждая из них имеет особое течение и симптоматику:
- Начальная стадия длится около недели. Это стадия панкреатогенной колики. Период ознаменовывается отечностью поджелудочной железы, воспалительным процессом в ней. Воспаление может затронуть соседние органы. Продукты распада клеток отравляют организм – может возникнуть поражение мозга, сердца, почек. Может быстро наступить летальный исход – из-за отказа работы жизненно важных структур.
- Со второй недели начинается следующий этап – реактивный. Четко прослеживается плотный панкреатический инфильтрат. Возникает озноб, тело начинает лихорадить. Могут проявить себя язвы желудка или двенадцатиперстной кишки.
- Третья неделя течения заболевания характеризуется как период гнойных образований. Открываются флегмоны, образуются свищи. Возможен перитонит и заражение крови (сепсис).
- Реабилитационный период.
При легкой форме панкреатита осложнений не возникает. Восстановление организма происходит всего за пару недель. Если болезнь достигла второго этапа, говорят о недуге средней тяжести. В этом случае выздоровление наступает уже через 30-60 дней.
Когда патология диагностирована перед переходом в третью степень, либо непосредственно в момент протекания гнойного этапа, то говорят о тяжелой форме острого панкреатита.
Первые симптомы заметить несложно:
- острая, боль в верхней части живота, часто опоясывающая. Рези отдают в левую лопатку, ключицу и ребра. Через 3 дня интенсивность ощущений снижается, возникает чувство тупой ноющей боли, длительность ее составляет около недели;
- многократно повторяющаяся рвота, не приносящая чувства облегчения;
- в зависимости от степени поражения поджелудочной железы возникает субфебрильная температура. Чем тяжелее стадия, тем выше становится температура тела;
- метеоризм, запоры;
- уплотнение тканей под кожей, прощупывается при пальпации;
- нарушение экзокринной функции поджелудочной железы приводит к выделению с калом непереваренного крахмала и жира;
- нарушение эндокринной функции влечет за собой повышение уровня сахара в крови (гипергликемия).
При первых подозрениях на острый панкреатит следует незамедлительно обратиться за помощью в медицинское учреждение.

Чем раньше выявить и начать лечить панкреатит, тем больше шансов у пациента на благополучный исход.
Онкологические заболевания поджелудочной железы
Рак достаточно часто имеет скрытое течение. Ранние признаки рака неспецифичны. Чаще всего опухоль обнаруживается в процессе диагностики сторонней патологии.
Какие-либо жалобы довольно редко присущи людям, страдающим патологиям поджелудочной железы. Исключение составляет лишь острая форма панкреатита.
Явные признаки, указывающие на проблемы в этой области, проявляются лишь спустя время – когда большая часть клеток, отвечающих за секреторные функции, разрушена. Именно тогда описание болезни можно выразить, как проявление следующих симптомов:
- постоянная боль в верхней части живота;
- нарушение пищеварения и неприятные ощущения после приема пищи (вздутие живота, отрыжка);
- тошнота;
- похудение;
- общая слабость;
- повышение температуры;
- если опухоль находится в области головки и передавливает общий желчный проток, возникают симптомы механической желтухи.
В активной стадии рак характеризуется ускоренным ростом. По мере прогрессирования заболевания наблюдается “раковое истощение” больного. Вследствие увеличения опухоль сдавливает соседние органы, начинает прорастать в них, что, в свою очередь, вызывает нарушение их функций. Возможно возникновение кровотечений из пораженных опухолью органов (желудочные, кишечные кровотечения).
Также симптоматика опухолевой патологии поджелудочной железы имеет отличия, зависящие от места локализации рака:
- Опухоль головки. Эта часть железы располагается ближе к желчевыводящим протокам. Поэтому на первый план выходят признаки, связанные с нарушением оттока желчи из желчного пузыря. Больной ощущает боль в правом подреберье, кожный зуд. Температура тела поднимается до 38°C. Прослеживается потемнение мочи, осветление кала. Кожные покровы, склеры приобретают желтушный оттенок.
- Рак тела или хвоста поджелудочного органа долго может оставаться невыявленной. Появляется боль, конкретную локализацию которой трудно определить. Возникают частые рвоты, длительные запоры, анемия.
Желтуха при злокачественной опухоли тела и хвоста поджелудочной железы может возникать в случаях метастазирования рака в печень. Изменение окраса кожи и боль сигнализируют о неблагоприятном исходе.
Кисты поджелудочной
Кистозные образования поджелудочной железы являются следствием изменений паренхимы, а именно – появлением полостных структур в толще органа. В новообразованиях здоровые клетки погибают, их замещают фиброзные ткани.

Кисты могут быть диагностированы как у взрослого, так и у ребенка. Эти образования опасны, так как они могут преобразовываться в злокачественные формы.
Причины образования капсул, наполненных секреторным содержимым и тканевым детритом, могут быть самыми разными:
- закупоривание протоков;
- камни;
- панкреатит;
- травмы железы;
- эндокринные нарушения;
- наличие в организме паразитов.
Образования могут возникать в любой части железы. Однако большая часть поражений приходится на тело и хвост органа. Многие случаи являются результатом перенесенных болезней поджелудочной железы (панкреатита).
Кисты, которые имеют небольшие размеры (до 5 см) практически не доставляют неудобств больному, так как не давят на другие органы и не пережимают протоки. Крупные же капсулы вызывают болевой синдром. В зависимости от характера ощущений выдвигают предположения:
- кисты, образованные вследствие вторичного фактора, отдают сильной болью в область поясницы, левую часть тела;
- разрыв или нагноение фиброзной полости может характеризоваться высокой температурой, резкой нестерпимой болью.
Дополнительно могут присутствовать: рвота, нарушение пищеварения, изменения стула, снижение массы тела, повышение температуры.
Камни в поджелудочной
Кальцинаты могут образовываться в различных частях железы – протоках, паренхиме. Возникают камни во время или после перенесенного панкреатита. По симптоматике эти две патологии имеют много схожих проявлений:
- боль в животе;
- стеаторея;
- сахарный диабет.
В период приступов может возникнуть рвота с примесями желчи, постоянные резкие опоясывающие боли, в кале будет прослеживаться большое количество жира.
Диагностика
При наличии хотя бы нескольких симптомов, следует посетить врача. На первичной консультации проводится сбор анамнеза, осмотр пациента. Для диагностики панкреатита назначают сдачу биологических материалов для проведения лабораторных исследований:
- общего анализа крови;
- анализа мочи;
- биохимии крови.

Изменения в анализах зависят от развивающегося патологического процесса в поджелудочной железе, а также от его стадии и степени тяжести.
Если требуется, могут назначить дополнительную диагностическую процедуру:
- УЗИ железы;
- ФГДС;
- лапароскопию;
- пункцию;
- рентгенографию;
- МРТ или КТ.
Те же назначения могут быть озвучены в целях выявления камней или кист поджелудочной. У людей, страдающих одним из видов патологий органа, признаки диффузных изменений можно обнаружить при ультразвуковом обследовании. Однако для подтверждения диагноза этого недостаточно.
Усиленные эхопризнаки может иметь и здоровая поджелудочная железа.
Поздняя диагностика рака поджелудочной железы объясняется расположением органа в месте, имеющем плохую доступность. А жалобы пациента при онкологическом заболевании во многом являются общими для патологий органов пищеварительной системы.
Профилактика
Негативных изменений в поджелудочной железе можно избежать, а начавшиеся процессы замедлить. Профилактика заключается в соблюдении ряда несложных правил. Больному необходимо:
- отказаться от вредных привычек, в частности – от употребления спиртных напитков;
- сделать выбор в пользу дробного диетического питания, исключив из рациона жирные блюда и консервированные продукты;
- включить в ежедневное меню свежие фрукты и овощи, соки и чаи на основе лечебных трав.
Профилактические меры позволят не только предотвратить образование новой патологии, но также будут способствовать замедлению развития имеющегося недуга. Если специалист поставил неутешительный диагноз, достаточно прислушаться к рекомендациям лечащего доктора, пересмотреть свой образ жизни и продолжать жить дальше.
Читайте далее: